por Dr. Paulo Rodrigues
Introdução
A bexiga é formada por 4 camadas funcionais de células:
- Mucosa
- Submucosa
- Muscular propria
- Músculo detrusor
- Adventícia
- Serosa
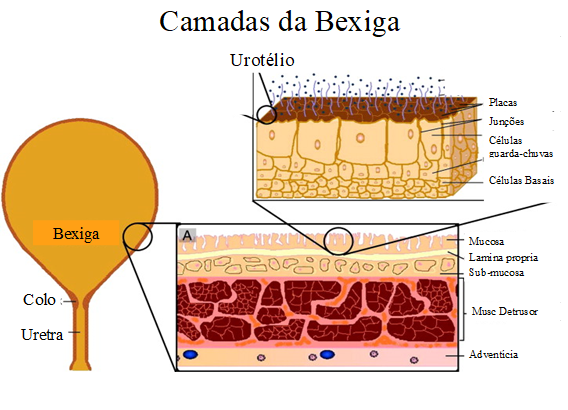
A lâmina de células que reveste toda a bexiga por dentro, assim como o início da uretra (trígono) e toda a extensão da uretra consiste impede a urina de ultrapassar os limites do interior da bexiga.
No entanto, esta fina camada de células também produz uma série de substâncias neuro-químicas, estimuladas pela distensão (enchimento) da bexiga, e que ativam os neurônios que se conectam com o sistema nervoso central e cérebro, sendo responsáveis pela percepção de “bexiga cheia” ou urgência para urinar.
Diante de agressões ou inflamações da mucosa, os sinais emitidos para os neurônios, por estas células, podem ficar potencializados e exacerbados provocando sensação de micção frequente (urgência miccional) ou incompleta, pois os receptores nervosos ligados ás células não adormecem, mantendo o cérebro atento para as sensações na bexiga. Após um período prolongado de estimulação destes nervosos – nervosos autonômicos; novas conexões nervosas podem se estabelecer, criando novos circuitos disfuncionais e cronificando estas sensações incômodas da bexiga. Estas alterações podem ser tão exacerbadas, que a bexiga tende a se contrair involuntariamente levando à perdas urinárias involuntárias (urge-incontinência).
Sensações Vesicais veiculadas por Nervos Aferentes (Sensitivos)
A bexiga serve para armazenar e eliminar a urina em intervalos periódicos, sendo controlada por um arranjo complexo de nervos organizados na forma de núcleos no interior da medula espinhal e centros nervosos cerebrais (Kanai AJ, Andersson KE. Bladder afferent signaling: recent findings. J. Urol. 2010; 183: 1288–95) (de Groat WC. Spinal cord projections and neuropeptides in visceral afferent neurons. Prog. Brain Res. 1986; 67:167–87).
Estas vias nervosas veiculam informações sobre o enchimento e esvaziamento da bexiga, apresentando velocidade de transmissão neurológica rápida, e por isso chamada de fibras A-ƍ (A-Delta). Outras fibras, também sensitivas, por terem velocidade de condução lenta, e carrearem informações de dor são chamadas de fibras C.
A bexiga, esfíncter e genitália (pênis ou vulva-vagina) recebem ramos nervosos de 3 sítios neuronais
1-parassimpático sacral (nervos pélvicos)
2-simpático tóraco-lombar (nervos hipogástricos e cadeia simpática) e
3- nervos somáticos (nervos pudendos).
A medida que a bexiga se enche, as informações veiculadas por estas cadeias neuronais, avolumam-se recrutando cada vez mais fibras, originando sensações cerebrais mais preementes e incapazes de passarem despercebidas, o que popularmente chamamos de “forte e progressiva vontade de urinar”.
Entretanto, após determinado volume na bexiga, também as fibras responsáveis pela dor, passam a serem arregimentadas, se a bexiga não se esvazia; e assim a vontade de urinar transforma-se e confunde-se com dor. As fibras, recrutadas progressivamente para a sensação de dor, são fibras C, e contêm terminações peptidérgicas, ligando-se na medula às lâminas neuronais tipo I e II.
As fibras que trafegam sensações de dor são mais abundantes na zona mais profunda do músculo vesical (detrusor) e serosa da bexiga, que só são ativadas quando o volume na bexiga é muito grande, e a distensão vesical está próxima do volume máximo da bexiga (de Groat WC, Yoshimura N. Afferent nerve regulation of bladder function in health and disease. Handb. Exp.Pharmacol. 2009; 194: 91–138) (Andersson KE. Detrusor myocyte activity and afferent signaling. Neurourol. Urodyn. 2010; 29: 97–106).
Normamente, estas fibras nunca são ativadas, pois deveria ser infrequente, a ebxiga atingir limites de volume tão elevados, a ponto de incitar sensação de dor.
Entretanto, se houver repetição da ativação destes nervos, ou se concomitantemente houver inflamação; os nervos podem ficar sensibilizados e guardarem a “memória de sua ativação”, ficando mais fácil serem re-ativados (Habler HJ, Janig W, Koltzenburg M. Activation of unmyelinated afferent fibres by mechanical stimuli and inflammation of the urinary bladder in the cat.J. Physiol. 1990; 425 545–62).
Urotélio – Barreira Impermeabilizante de Urina
O interior da bexiga é coberto por uma camada de células conhecida como urotélio.
Acreditava-se que esta camada de células globosas, teria a única função de impedir a entrada de urina para os interstícios (interior) das camadas mais profundas da bexiga, impermeabilizando as camadas mais profundas da bexiga do contato com a urina.
No entanto, descobriu-se adiante, que esta camada de células estava coberta de uma camada de mucina (espécie de gelatina) chamada de glucosaminoglicanas, que exerce efeito dissipador de vários eletrólitos para que estes não entrem em contato com a superfície da célula mais superficial do interior da bexiga – urotélio.

Além de funcionar como absorvente de vários eletrólitos, esta camada também consegue evitar que bactérias aderiram á superfície, o que diminui a chance de uma bactéria aderir à superfície e se multiplicar.
Alterações nesta camada de mucina (gelatina protéica), aparentemente expõe a membrana celular à vários elementos da urina, que não deveriam fazer contato com a superfície da célula.
Este contato pode ser o gatilho inicial de um processo inflamatório, ou mesmo estimular diretamente as células responsáveis pelas sensações de volume e enchimento na bexiga, disparando sinais mais precocemente, e levando à alterações funcionais, que causam desconforto e aumento da frequência e necessidade da micção.
O urotélio apresenta características de reposição e substituição, que no entanto; apresentam velocidade de reposição muito menor quando comparadas a outros tecidos, com opor exemplo o cabelo.
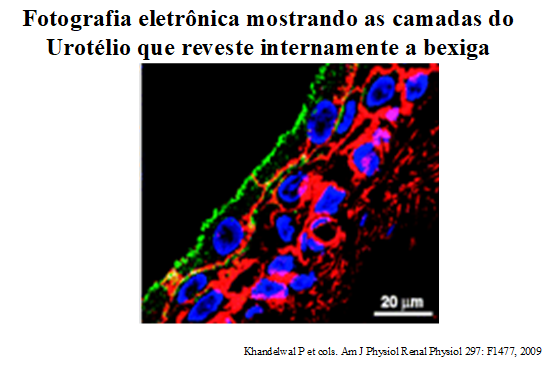
Esta lentidão na troca ou substituição de células do urotélio, pode expor a bexiga a insultos indesejáveis, que podem se tornar crônicos, com modificações sensoriais, que se cronificados tornar-se-ão patológicos.
Há forte interesse em tentar identificar as células que dão origem ao urotélio; e assim através de terapia com células-tronco ou estimulação para que as células que dão origem ao urotélio possam ser estimuladas para recobrir o interior da bexiga mais rapidamente, reestabelecendo a integridade do epitélio (Kreft ME, Sterle M, Veranic P, Jezernik K. Urothelial injuries and the early wound healing response: tight junctions and urothelial cytodifferentiation. Histochem. Cell Biol. 2005; 123: 529–39).
Sabe-se que este processo de reparação das células do urotélio estão marcantemente comprometidos, em casos de bexiga neurogênica, por traumatismo medular, Cistite Intersticial e/o Síndrome da Bexiga Dolorosa, com substituição retardada ou deficiente.
Surpreendentemente, os insultos à bexiga não precisam ser exclusivamente por contato ou estímulos químicos – irritações químicas; mas podem se desenvolver a partir de alterações fisiológicas do dia-a-dia, tais como ansiedade extrema ou estresse, provenientes de mecanismos de defesa a insultos psicológicos exagerados ou exacerbados, o que varia enormentemente, a como uma pessoa lida com os problemas diários (Bonfiglio JJ, Inda C, Refojo D, Holsboer F, Arzt E, Silberstein S. The corticotropin-releasing hormone network and the hypothalamic-pituitary-adrenal axis: molecular and cellular mechanisms involved. Neuroendocrinology 2011; 94: 12–20)(Larauche M, Mulak A, Tache Y. Stress and visceral pain: from animal models to clinical therapies. Exp. Neurol. 2012; 233: 49–67) (Chang L, Sundaresh S, Elliott J et al. Dysregulation of the hypothalamic-pituitary-adrenal (HPA) axis in irritable bowel syndrome. Neurogastroenterol. Motil. 2009; 21: 149–59) (Hendrix S. Neuroimmune communication in skin: far from peripheral. J. Invest. Dermatol. 2008; 128: 260–1). Os insultos psicológicos (estresse excessivo, ansiedade, medo, pânico, etc), desencadeiam respostas do eixo-hipotálamo-hipofisário, levando à descargas de cortisol e adrenalina, que exigem adaptações, não totalmente conhecidas, mas que se perdurarem, alteram definitivamente como determinado órgão passará a funcionar.
Esta desregulação de sinais entre o cérebro e a bexiga – ou qualquer outro órgão; pode levar á ruptura da barreira do epitélio, alterando as funções sensoriais aí envolvidas.
Há muito se reconhece que o intestino, reage desta maneira, com descargas de diarréias, frente a processos de estresse. Evidências científicas muito fortes apontam que a bexiga possa responder da mesma maneira, pois é regulada pelos mesmos feixes nervosos que inervam o intestino grosso e a pelve em geral.
Doenças decorrentes dos sinais exacerbados do Urotélio
Respostas exacerbadas das células do urotélio deflagradas antes que as células sejam substituídas ou reparadas contribuem para a fisio-patologia de doenças que envolvem a bexiga.
Doenças vesicais tais com dor pélvica crônica, prostatite crônica, síndrome da bexiga dolorosa, cistite crônica, cistite intersticial, bexiga hiperativa, cistite química, estão intimamente associadas à alterações sensitivas do epitélio vesical.
Uma vez deflagrada a resposta inflamatória, muitas vezes há um círculo vicioso que perpetua a inflamação de maneira autócrina; isto é, a liberação de substâncias que aumentam a sensibilidade dos nervos facilita sua liberação ainda mais, piorando a situação. Como as células do urotélio têm ampla comunicação entre si, algumas células inflamadas, podem “contaminar” células próximas, piorando ou agigantando a resposta sensitiva, que piora com o passar do tempo. Esta resposta indesejada pode cronificar-se, exigindo mais tempo para reverter esta disfunção, com longos períodos de tratamento, ou até mesmo mudanças e associações de tratamentos para se “desligar” os processos de auto-sustentação do estímulo sensorial inadequado que se cronificaram – dor crônica
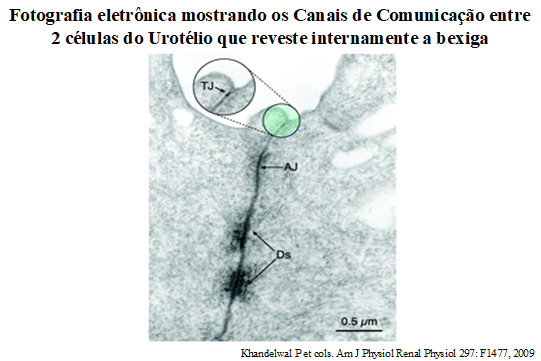
Como a Dor Pélvica Crônica começa – E porquê tratá-la no início é mais fácil
Trata-se de condição em que o desconforto ou simplesmente dor na bexiga ou na região supra-púbica repete-se frequentemente. A intensidade e os sintomas variam de caso a caso, mas se caracterizam por uma situação clínica que se inicia sutilmente, e com o passar do tempo se torna mais freqüente, intensa e persistente.
Numa pesquisa recente nos EUA, estimou-se que cerca de 2,7% da população feminina com idade entre 20 e 55 anos, sofram de problemas de dor relacionados a bexiga.
No Brasil, os números não parecem ser diferentes, estimando-se que cerca de 6.000.000 de pessoas sofram deste problema (1).
As pessoas, sobretudo mulheres (para cada homem afetado há 8 mulheres) vivenciam a dor de maneiras diferentes. Enquanto algumas podem sentir pressão, outras poderão descrever os sintomas como enrijecimento no “pé da barriga”, inchaço, dor para urinar ou alívio do desconforto após urinar ou evacuar. O ponto comum na descrição dos sintomas, é o aumento do número de vezes para urinar e a necessidade urgente de urinar, que se agravam à medida que a doença se cronifica. Em casos mais raros, mas não excepcionais, até mesmo dor às relações sexuais pode ser observada.

Já há cerca de 60 anos, evidenciou-se que a pelve humana, sobretudo a feminina, sujeita às alterações decorrentes da gravidez; poderia ser território fértil para “instabilidades neuronais”.
O termo tenta traduzir as inter-relações complexas entre os diversos órgãos da pelve e suas respectivas inervações.
Embora já se reconhecesse que a distribuição nervosa na pelve humana fosse bastante complexa e entrecruzada, demonstrou-se em estudos (Pezzone MA ET cols. A modelo f neural cross-talk and irritation in the pelvis: implications for the overlap of chronic pelvic pain disorders. Gastroenterology 128:1953, 2005) que vários nervos supostamente destinados a inervarem este ou aquele órgão, têm seus nervos avançando para outros órgãos, e atravessando limites supostamente desconhecidos.
Estes nervos, ao deixarem de inervar exclusivamente um determinado órgão, mas inervando também total ou parcialmente outro órgão vizinho, cria uma situação confusa no cérebro, que os receber estímulos, agora não consegue distinguir precisamente, onde estaria o local do problema.
Exemplifica este caso, com se uma linha telefônica tocasse em 3 ou 4 casas, ao se discar para aquele número. Assim fica difícil saber com quem se está conversando.
Mais confuso ainda foi se verificar através de experimentos, não só em animais, mas também em humanos, que o cérebro poderia identificar a chamada de dor de um lugar, mas que a origem da dor estaria em outro lugar.
Na prática esta situação corresponde a ter dor na bexiga, e a dor ser identificada no cérebro como vindo da região do ânus. Não infrequentemente, dores na pelve, nos órgãos genitais (uretra, próstata, vagina, reto, bexiga e períneo), podem ter as inervações cruzadas, e por isso identificadas em locais errados, quando perguntadas ao paciente, que sem saber destas complexas informações, apontam ou referenciam a dor para órgãos perfeitamente sãos, com certeza absoluta de que a dor vem dali; por exemplo: queixam-se de dor no períneo, mas o problema está na bexiga. Ou queixam-se de dor no baixo ventre, mas a dor está no ânus. Fenômeno perfeitamente compreendido, quando se reconhece que a inervação de um local pode ter a identificação cerebral em outro.
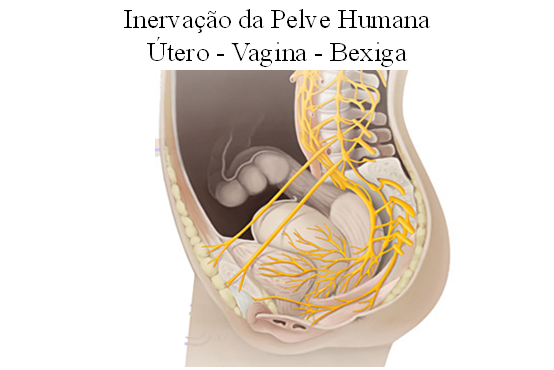
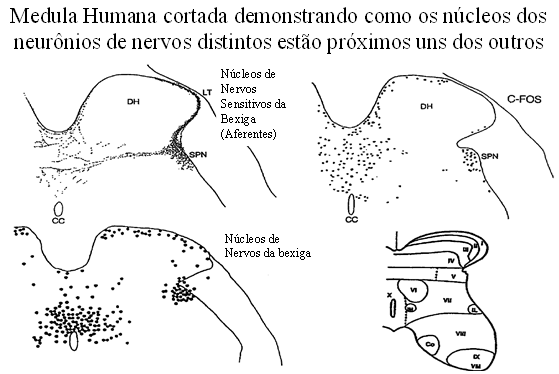
O avançar de alguns nervos sobre outros órgãos, provocando uma confusão de sensações e uma dificuldade em se localizar precisamente o ponto de dor na pelve humana – o que não ocorre por exemplo; com a palma da mão; sabemos exatamente o local que tem problema; também é decorrente da proximidade entre os neurônios dentro da medula espinhal.
Assim quando um neurônio é excitado dentro da medula espinhal, sua proximidade com o neurônio vizinho é tão grande, que pode também excitar aquele neurônio, causando a sensação de que o outro órgão, também está com problemas.
Como todos já sabemos, o sistema nervoso é maleável e moldável, adaptando-se facilmente à novas circunstâncias.
No caso da pelve humana, as ligações nervosas também podem ser feitas e desfeitas, de acordo com as necessidades e sensações. Assim se um problema, como por exemplo; uma dor, se perpetua ou demora para ser aliviada; as conexões neuronais se solidificam e estabelecem vias preferenciais, que perpetuarão a sensação da dor.
Isto explica porquê, é tão mais difícil se tratar uma paciente que convive com a dor há vários anos, do que aquela que tem dor, mas não há muito tempo.
Infelizmente, sabe-se que em média, as pacientes demoram 5 a 8 anos para acharem um profissional capaz de tratarem adequadamente sua condição.
Uso de Neuro-Estimuladores Sacrais (Marca-Passo Sacral)
Há muito se reconhece que a estimulação elétrica de baixa voltagem produz um período de latência (relaxamento) nos músculos. Embora este conhecimento já fosse claro desde a década de 40 na Medicina, somente há cerca de 18 anos, passou a ser utilizado para as patologias pélvicas, sobretudo aquelas que se manifestam com dor ou bexiga hiperativa.
Aprovado para uso clínico largamente desde 1997 no USA, o uso de marca-passos sacrais tem ganhado ampla aceitação médica, por seus resultados efetivos e duradouros.
A partir do implante de um micro-processador à semelhança dos conhecidos marca-passos cardíacos, a utilização de corrente elétrica modifica o funcionamento e as percepções do funcionamento do órgão.
A corrente elétrica de baixa voltagem, não é perceptível, para o indivíduo, mas é capaz de modificar o funcionamento dos nervos que comandam determinado órgão, alterando a percepção e sua função.
Na bexiga, a corrente elétrica de baixíssima voltagem, é capaz de “anestesiar” os nervos responsáveis pelo funcionamento da bexiga. Este efeito produz vários resultados sobre a bexiga e os órgãos pélvicos:
- Diminui as contrações da bexiga, retardando a sensação de enchimento; e portanto, diminuindo a frequência das micções;
- 2- Ao diminuir a necessidade e frequência das micções, promove maior espaço, entre as micções, dando maior liberdade e autonomia social à pessoa, com bexiga hiperativa;
- A baixa amperagem de estimulação neuronal altera as percepções de dor a nível sacral e cerebral, diminuindo o incômodo de dor;
- O uso prolongado desta corrente do marca-passo modifica a maneira como o cérebro “enxerga” a dor, mudando circuitos neuronais que dessensibilizam as sensações de dor.

O implante do marca-passo obedece 2 fases bem estipuladas e reconhecidas como fase de teste e fase de implante definitivo.
Na fase de teste, eletrodos são colocados próximos às rotas neuronais para uma fase de teste variável de 1 a 3 semanas (normalmente 5 a 7 dias são suficientes para se determinar a resposta clínica), onde a frequência e amperagem dos impulsos elétricos imperceptíveis serão ajustados de acordo com as necessidades e demandas dos pacientes. Se a resposta clínica for satisfatória, o que ocorrem em 60 a 70% dos pacientes, procede-se então ao implante definitivo, cuja bateria tem autonomia para em média 20 anos.
Ambos os procedimentos são feitos com a paciente acordada e com anestesia local, sendo um procedimento bastante confortável, e exigindo um mínimo de permanência hospitalar ou ambulatorial.

Igualmente, a estimulação de nervos nas pernas (TENS – Estimulação neuronal transcutânea do nervo tibial – Transcutaneal Electrical Nerve Stimulation), que transitam na mesma raiz nervosa sacral dos nervos que vão para a bexiga e assoalho pélvico, nas regiões em que eles se tornam mais superficiais; e portanto, ficam mais acessíveis à estimulação – próximo ao maléolo; podem promover o mesmo efeito de relaxar a musculatura da bexiga.
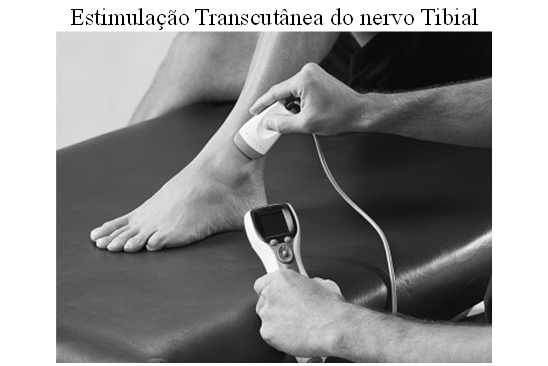
Muitas pessoas reproduzem naturalmente este efeito, ao se dobrarem, cruzarem ou apertarem os genitais (beliscar), pois ao fazerem isto, estão estimulando alguns nervos dos membros inferiores ou do períneo, que abolem a vontade de urinar, ao diminuírem as contrações dentro da bexiga, que tentam expulsar a urina. Assim ao se fazer qualquer uma destas manobras, estaremos abortando a vontade de urinar, por inibição do funcionamento da bexiga. Um efeito similar ao conseguido, com os marca-passos sacrais.
Ao se estudar os nervos que controlam a micção e as sensações de enchimento vesical, reconhece-se que impulsos elétricos de baixa intensidade (1-5 Hz) inibem a micção, enquanto excitações em frequência mais altas (20–40 Hz) produzem a micção (Tai et cols. Bladder and uerthral sphicnter responses evoked by microstimulation of S2 sacral spinal cord in spinal cord intact and chronic spinal cord injured cats. Exp Neurol 190: 171, 2004).
Em estudo randomizado comparativo sobre a eficácia do uso de medicamentos ou eletro-estimulação periférica, verificou-se que após 12 semanas de tratamento, 80% dos casos tratados com eletro-estimualação curaram-se ou melhoraram, enquanto somente 55% daqueles tratados com medicamentos obtiveram o mesmo resultado (Peters KM et cols. Randomized trial of percutaneous tibial nerve stimulation versus extended-release tolterodine: results from the overactive bladder innovative therapy trial. J Urol 178:2029, 2009). Outro estudo que comparou a eletro-estimulação com doentes placebos (não-tratados) mostrou que 54% dos tratados referiram melhora, enquanto somente 20% dos placebos apresentaram melhora subjetiva (Peters KM et cols. Randomized trial of percutaneous tibial nerve stimulation versus Sham efficacy in the treatment of overactive bladder syndrome: results from the SUmiT trial. J Urol. 183:1438, 2010).
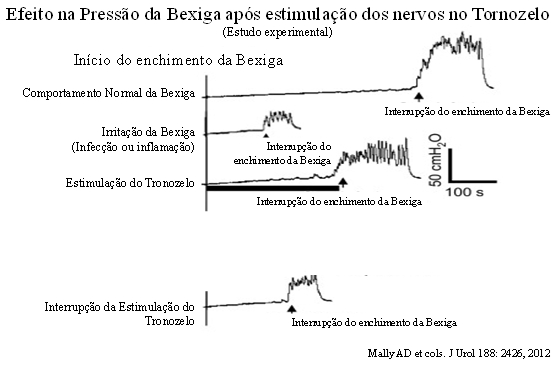
Se por um lado estes resultados são promissores, estudos posteriores revelaram que muitos pacientes apresentavam retorno dos sintomas 6 semanas após a interrupção da eletro-estimulação, demonstrando que o resultado da estimulação intermitente não é duradouro, implicando que o implante definitivo do marca-passo sacral deve ser uma alternativa de maior sucesso.
Resultados do Tratamento com o
Uso de Neuro-Estimuladores Sacrais (Marca-Passos Sacrais)
O uso de marca-passos sacrais demonstra claramente que os impulsos imperceptíveis deflagrados nas raízes sacrais promovem não só retardo na inibição da sensação de enchimento vesical, como não impede sua eliminação voluntariamente.
Ademais, em decorrência da neuro-estimulação sacral, há um re-ordenamento do reflexo miccional, tornando-o menos desorganizado e melhorando seu controle voluntário e sua eficiência. Estes efeitos mostram resultados consistentes mesmo após 5 anos do implante do marca-passo sacral, demonstrando melhora nos padrões miccionais, quando se compara com a situação anterior à colocação do mesmo.
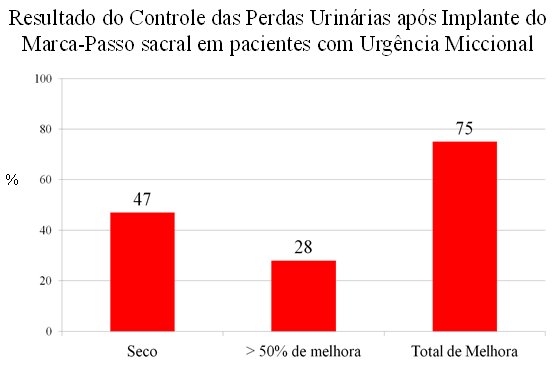
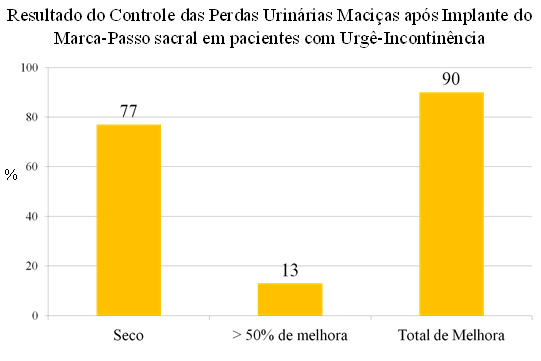
O marca-passo sacral utilizado também nas situações de extrema urgência e frequência miccionais (bexiga hiperativa ou síndrome da bexiga hiper-sensitiva) também mostra resultados consistentes e vantajosos em comparação àqueles que não receberam o tratamento.
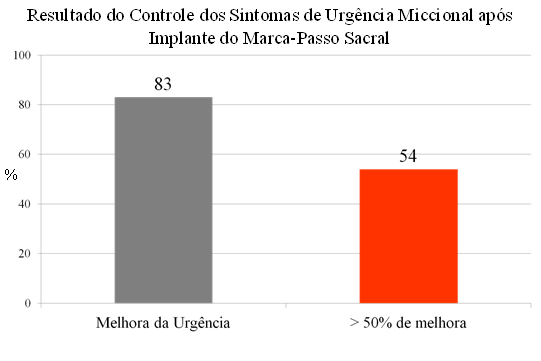
Considerado como anormal; pacientes que apresentam frequência miccional > 8x/dia, estes pacientes têm à sua a disposição exercícios pélvicos e diversos medicamentos (Detrusitol, Enablex, Vesicare, Oxibutinina, entre outros), como forma de controlar e diminuir a frequência das micções.
Entretanto, cerca de 40% dos pacientes não respondem a estes tratamentos desde o início do tratamento. Mais desanimador ainda, é constatar que mesmo entre aqueles que apresentam resultado satisfatório com o uso de remédios, somente 20% estarão usando o remédio após 1 ano, demonstrando que efeitos colaterais, baixa resposta clínica, e aderência pobre ao uso de remédios regularmente, desmotivam o paciente a manterem-se tomando o remédio (Kelleher CJ et cols. A medium term analysis of the subjective efficacy of treatment for women with detrusor instability and low bladder. Brit J Obst Gynaec 104: 988, 1997).
Para este grupo de pacientes, a neuro-modulação apresenta-se como importante e efetiva alternativa de tratamento.
Estudos demonstram que 45% dos casos tornam-se e se mantêm completamente “secos”, mesmo após 3 anos do implante do marca-passo sacral (Siddiqui NY et cols. Efficacy and adverse events of sacral nerve stimulation for overactive bladder: A systematic review. Neurourol Urodyn 29: S18, 2010).
Uso de Neuro-Estimuladores Sacrais (Marca-Passos Sacrais) para Tratamento de Dor Pélvica Crônica
Por se tratar de recurso onde a eletro-estimulação modifica o funcionamento e percepção neuronais, o implante de Marca-Passo sacral encontra respaldo nos quadros de dor pélvica crônica não responsivo aos tratamentos medicamentosos de primeira linha.
Estudos mostram que 50% dos pacientes nestas condições tornam-se eleitos para o implante definitivo, após a fase de teste, pois apresentam melhora da dor ou significativa diminuição do uso de anti-inflamatórios ou opióides.
Em estudo de acompanhamento de longo prazo com 1 e 5 anos após o tratamento, houve significativa melhora dos índices de dor, assim como dos parâmetros miccionais, tais como a frequência miccional, que diminui; e o volume urinado a cada vez, que aumentou expressivamente (Ghazwani YQ et cols. Efficacy of sacral neuromodulation in the treatment of bladder pain syndrome: long-term follow-up. Neurourol Urodyn 30: 1271, 2011).
Surpreendentemente, verificou-se também que o implante precoce do marca-passo sacral produzia um resultado clínico de satisfação superior (80%) quando comparado àqueles pacientes cujo implante foi realizado 6 a 24 meses após a indicação do tratamento (59%), quando avaliados após 3 anos, significando que as disfunções neuronais responsáveis pela dor na bexiga e aumento da frequência das micções cronificam-se de maneira cada vez mais irreversível com o passar do tempo (Hassouna M et col. Early versus late treatment of voiding dysfunction with pelvic neuromodulation. Can Urol Assoc J 1:106, 2007).
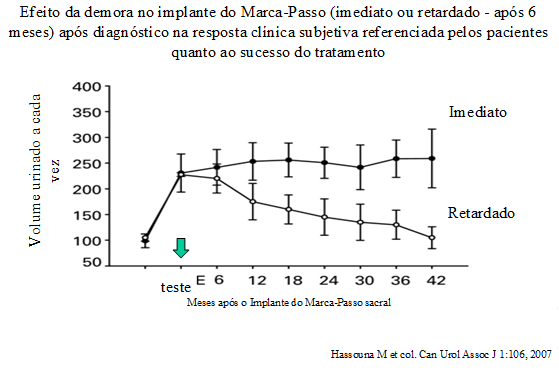
Esta observação fica ainda mais alarmante quando se verifica que pacientes com dor pélvica crônica demoram em média 3 a 8 anos, antes de acharem um médico que entendam seu problema apropriadamente.
